|
||||||||||||||||||
Два типичных клинических примера восстановления ликвороциркуляции при рубцовых деформациях спинного мозга и его оболочек после травмы позвоночника
Вот два типичных клинических примера восстановления ликвороциркуляции при рубцовых деформациях спинного мозга и его оболочек после травмы позвоночника.
1. Больной С., 51 год, поступил 20.06.05 с диагнозом: травматическая болезнь спинного мозга, последствия перелома Т7-го позвонка; состояние после транспедикуллярной стабилизации Т7-Т8-го позвонков; нижняя спастическая параплегия; нарушение функции тазовых органов; состояние после пластики спинного мозга комбинированным сосудисто-невральным трансплантатом.
Травма получена 14.10.03 в результате падения груза на шейно-грудной отдел. Сразу наступили нарушения движений и чувствительности. Был доставлен в Тульскую областную больницу, где 15.10.03 произведена декомпрессивная ламинэктомия Т7-Т8-го позвонков. 29.10.03 наложена пункционная эпицистостома. После опера-ции положительной динамики в неврологическом статусе не отмечалось. Через 1,5 года поступил в ЦИТО для оперативного лечения.
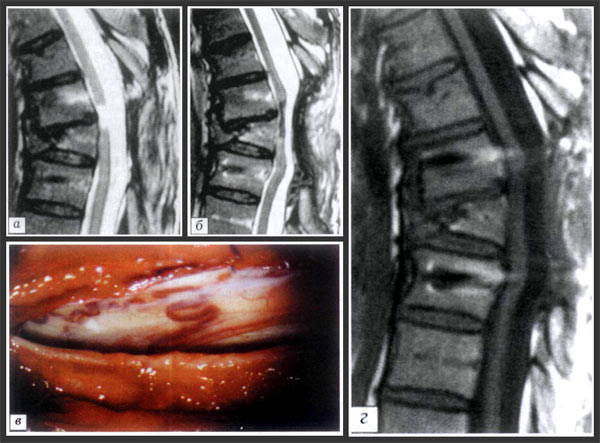
Больной С. Диагноз: травматическая болезнь спинного мозга, последствия перелома Т7-го позвонка: а - МРТ при поступлении в ЦИТО: киста на уровне Т6-Т7-го позвонков; б - МРТ через 3 месяца после пластики дефекта спинного мозга: выраженный стеноз позвоночного канала в области Т7-Т8 (над трансплантатом); в - фото на операции: сосудисто-невральный трансплантат просвечивается сквозь арахноидальную оболочку, виден шов мягкой мозговой, оболочки; г - МРТ через 3 недели после пластики твердой мозговой оболочки: стеноз устранен, восстановлена ликвороциркуляция
При МРТ на уровне Т6-Т7 обнаружена киста. 25.04.05 выполнена операция: расширенная ламинэктомия Т6-Т8, менингомиелорадикуло-лиз, вскрытие и санация кисты, боковая пластика дефекта спинного мозга комбинированным сосудисто-невральным аутотрансплантатом. Послеоперационное течение гладкое, рана зажила первичным натяжением. Однако у пациента стали нарастать боли в позвоночнике на уровне Т6-Т8.
Поступил повторно для обследования. На КТ Т6-Т10 позвонков: усиление физиологического кифоза, снижение высоты и деформация тела Т8-го позвонка, резкое сужение межпозвонкового пространства на уровне Т7-Т8. На МРТ: позвоночный канал на уровне нижней замыкательной пластины Т7-го позвонка деформирован, но проходим для контрастного вещества, имеет четкие контуры, тень спинного мозга на уровне Т7-Т8 деформирована, сужена, непрерывна, рецидива кисты нет. Имеется выраженный стеноз субарахноидального пространства в области Т7-Т8 над трансплантатом.
Мы связали появление выраженного болевого синдрома со стенозом позвоночного канала и затруднением ликвороциркуляции. Через три месяца после предыдущей операции выполнено повторное хирургическое вмешательство.
На операции сосудисто-невральный трансплантат сохранен, просвечивается через арахноидальную оболочку спинного мозга. Произведено устранение стеноза субарахноидального пространства путем аутовенозной пластики твердой мозговой оболочки с использованием обвивного шва нитью 5/0. Послеоперационный период без осложнений. Боли в спине купировались, по данным контрольной МРТ, проходимость субарахноидального пространства восстановлена.
2. Больная Л., 28 лет, поступила в ЦИТО 24.10.06 с диагнозом: последствия осложненного компрессионно-оскольчатого переломовывиха Т11, L3 позвонков с ушибом спинного мозга тяжелой степени; нижняя параплегия с выраженными трофическими изменениями, нарушение функции тазовых органов; состояние после переднебокового спондилодеза; последствия тяжелой черепно-мозговой травмы, криптогенная эпилепсия с редкими генерализованными тяжелыми припадками; бензодиазе-пиновая зависимость. Травму получила в мае 2003 г. в результате падения с высоты третьего этажа. Лечилась в нейрохирургическом отделении ГКБ №2 г. Владивостока с 04.05.03 по 01.07.03.
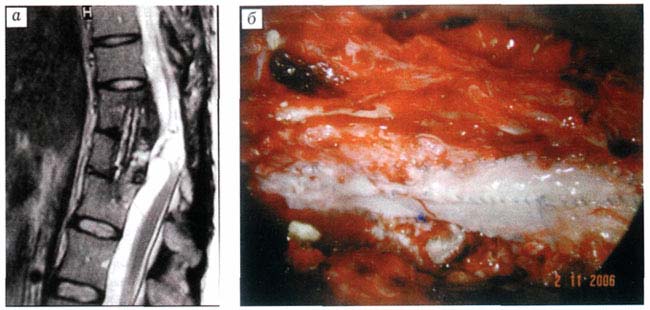
Больная Л. Диагноз: последствия осложненного компрессионно-оскольчатого переломовывиха T11, L3 позвонков с ушибом спинного мозга тяжелой степени, нижняя параплегия с выраженными трофическими изменениями, нарушение функции тазовых органов, состояние после переднебокового спондилодеза: а - МРТ при поступлении в ЦИТО: ликворный блок на уровне Т10-Т11; б - полное восстановление твердой мозговой оболочки с помощью аутовенозных «заплат» (позвоночный канал заполнен ликвором)
Были произведены шов твердой мозговой оболочки и стабилизация позвоночного столба пластиной на уровне Т10-Т12. После выписки получала длительное амбулаторное лечение, не давшее эффекта. В мае 2004 г. в нейрохирургическом отделении ГКБ №2 металлоконструкция была удалена. С 20.03.06 по 31.03.06 вновь находилась на стационарном лечении в том же отделении, получала сосудорасширяющую и антиспастическую терапию, ЛФК, массаж. Положительных изменений в неврологическом статусе не отмечалось. При поступлении в ЦИТО на серии МРТ выявлен ликворный блок на уровне Т10-Т11.
31.10.06 произведена операция: декомпрессивная ламинэктомия Т9-Т11 позвонков, ревизия спинного мозга, менингомиелорадикулолиз с пластикой дефекта спинного мозга сосудисто-невральным трансплантатом; восстановление целостности твердой мозговой оболочки с помощью трех аутовенозных трансплантатов; транспедикуллярная фиксация позвоночного столба. На операции выявлен грубый фиброзный процесс в области дурального мешка, последний деформирован, рубцово изменен, в области Т10-Т11 имеется шов твердой мозговой оболочки. С большими техническими трудностями дуральный мешок выделен из рубцов
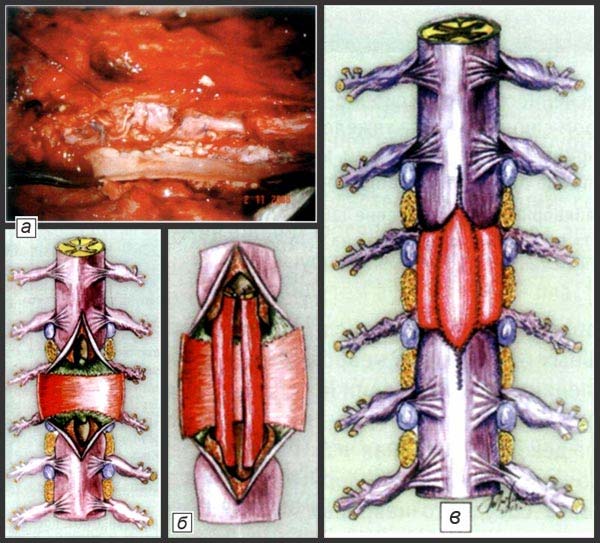
Схема операции: а - формирование передней стенки дурального мешка с помощью аутовенозной «заплаты»; б - пластика дефекта спинного мозга двумя сосудисто невральными трансплантатами; в - завершение пластики дурального мешка формированием его задней стенки (рисунки В.В. Троценко)
и вскрыт продольно. В области T11-L1 спинной мозг полностью рубцово изменен и интимно спаян с твердой мозговой оболочкой. Проксимальный и дистальный концы дурального мешка напряжены за счет ликворного блока. Учитывая наличие резко выраженного рубцового процесса как в твердой мозговой оболочке, так и в спинном мозге, решили произвести одновременное формирование твердой мозговой оболочки с пластикой спинного мозга комбинированным артерионевральным аутотрансплантатом. Спинной мозг отделен от рубцов и спаек: обнаружен полный перерыв его в проекции Т11 позвонка. После отсепаровки спинного мозга тупым и острым путем с отделением от твердой мозговой оболочки из его дистального и проксимального концов выделен ликвор.
Спинной мозг в области рубца проксимального и дистального концов продольно рассечен. После его бужирования в центральном и дистальном направлениях введен сосудисто-невральный аутотрансплантат длиной 8 см и подшит нитью 6/0. Затем восстановлена целостность твердой мозговой оболочки с помощью трех аутовенозных трансплантатов в виде «лепестков».
В конце операции восстановленное субдуральное пространство заполнилось ликвором. Отмечена пульсация дурального мешка.
Послеоперационный период протекал без осложнений. Состояние больной значительно улучшилось: резко снизился спастический тонус мышц нижних конечностей, практически отсутствовали ограничения разгибания-сгибания в коленных суставах; появились фасцикуляции мышц нижних конечностей и поясницы, глубокая чувствительность нижних конечностей, уменьшился астенический синдром, значительно улучшился эмоциональный фон. Начали заживать пролежни.
Формирование дурального мешка может быть произведено как за счет продольных аутовенозных вставок, так и циркулярно.
Предыдущая страница | Следующая страница
Похожие материалы:
-
Степанов Г.А. Новые методы реконструктивной микрохирургии спинного мозга при тяжелой травме
-
Степанов Г.А. Спинальный штурм. Глава из книги «Миссия выполнима»
-
Микрохирург Г.А. Степанов незаслуженно отстранен от работы (видеорепортаж)
-
Реабилитация больных с травматической болезнью спинного мозга